- Ovuler ne signifie pas forcément produire un ovocyte capable de donner un embryon viable.
- La maturation d’un ovocyte commence environ 90 jours avant l’ovulation.
- L’âge influence la qualité ovocytaire, mais d’autres facteurs biologiques comptent aussi.
- Comprendre ces mécanismes permet parfois d’agir plus efficacement.
Julie avait 36 ans lorsqu’elle est venue me consulter. Une femme très impliquée dans son parcours. Depuis plusieurs mois, elle avait changé son alimentation, commencé certains compléments, suivi les recommandations de son centre de PMA. Elle faisait ce qu’on lui avait conseillé de faire.
Sur le papier, d’ailleurs, les choses semblaient plutôt correctes : des cycles réguliers, une ovulation présente, des analyses globalement rassurantes. Et pourtant, à chaque tentative, la même phrase revenait :
« La qualité des ovocytes n’est pas bonne. »
Je me souviens d’un moment précis pendant la consultation. Elle m’a regardée et m’a dit quelque chose que j’entends très souvent :
« J’ai l’impression de tout faire comme il faut… mais ça ne change rien. »
C’est souvent à ce moment-là que la question arrive.
Peut-on réellement améliorer la qualité ovocytaire ?
C’est souvent la question qui arrive après plusieurs mois d’essais… ou après un rendez-vous en PMA.
Et la réponse est moins simple qu’une liste d’aliments ou de compléments.
Un ovocyte ne “s’améliore” pas comme on corrigerait une carence. Il mûrit pendant plusieurs semaines à l’intérieur d’un follicule, dans un environnement biologique très précis.
Trois éléments comptent particulièrement :
• l’environnement hormonal
• l’état métabolique
• l’équilibre inflammatoire et immunitaire.
Le système immunitaire joue d’ailleurs un rôle discret mais essentiel dans la fertilité.
Au moment de l’implantation, l’organisme maternel doit tolérer un embryon qui est pourtant génétiquement différent. Certaines cellules immunitaires participent même activement à la création d’un environnement favorable à la grossesse.
Comme le rappelle la littérature en immunologie de la grossesse, cette tolérance immunitaire est indispensable pour permettre l’implantation et le développement embryonnaire.
Lorsque ces paramètres sont perturbés, la maturation folliculaire peut devenir moins efficace.
L’ovulation a lieu… mais l’ovocyte n’a pas toujours toutes les conditions pour soutenir un début de grossesse.
C’est exactement pour cela que certaines femmes ovulent régulièrement, ont des bilans “dans les normes”… et pourtant la grossesse tarde à venir.
La maturation folliculaire : un processus bien plus long qu’on ne l’imagine
Dans l’ovaire, un ovocyte commence à se préparer bien avant l’ovulation. Pendant plusieurs semaines, le follicule reçoit des signaux hormonaux, s’adapte au métabolisme de l’organisme et réagit à l’inflammation environnante. C’est durant cette période que se joue une grande partie de la qualité ovocytaire.
Si la glycémie fluctue fortement, si le cortisol reste élevé ou si l’organisme est soumis à un stress oxydatif important, l’environnement du follicule change. Et cela peut influencer la maturation de l’ovocyte.
Ce lien entre stress physiologique et fertilité est aujourd’hui étudié. Certaines recherches suggèrent que des niveaux élevés de cortisol 5mesurés notamment dans les cheveux) peuvent être associés aux résultats des traitements de fertilité. Cela ne signifie pas que le stress « bloque » une grossesse, mais qu’il influence l’environnement hormonal et immunitaire dans lequel l’ovocyte mûrit.
C’est une réalité que l’on observe aussi en médecine de la reproduction : deux femmes peuvent avoir des cycles similaires… mais pas la même qualité embryonnaire.
Pourquoi les conseils génériques fonctionnent rarement
Sur Internet, on trouve souvent des listes :
manger plus d’antioxydants
prendre de la coenzyme Q10
faire du sport
réduire le stress.
Ces pistes peuvent avoir un sens biologique. Mais isolées, elles changent rarement la situation. Parce que la fertilité ne dépend pas d’un seul levier.
Dans la pratique, ce que l’on retrouve le plus souvent, c’est un déséquilibre global : sommeil perturbé, inflammation de bas grade, dérèglement du cycle, stress chronique, parfois résistance à l’insuline ou troubles digestifs.
Et tant que l’ensemble n’est pas analysé, les ajustements restent superficiels.
C’est aussi pour cette raison que certaines femmes ont l’impression d’avoir “tout essayé”… sans voir de changement réel.
Ce qui peut réellement évoluer
La bonne nouvelle, c’est que l’environnement ovarien n’est pas figé.
Quand on agit sur l’équilibre hormonal du cycle, la stabilité métabolique, l’inflammation ou encore la récupération nerveuse, certaines choses commencent parfois à changer au fil des cycles.
- En consultation, cela se traduit souvent de manière assez concrète:
- Une ovulation qui devient plus lisible.
- Une glaire cervicale qui apparaît plus tôt dans le cycle.
- Une phase lutéale qui tient enfin plus de quelques jours.
- Ou, en parcours de PMA, des embryons qui évoluent différemment qu’auparavant.
Rien de magique du jour au lendemain. Mais biologiquement, ces ajustements modifient l’environnement dans lequel l’ovocyte termine sa maturation. Et c’est souvent là que se joue la suite.
C’est précisément pour cette raison qu’une simple liste d’aliments ou de compléments ne suffit presque jamais.
Ce qui change vraiment les choses, c’est la lecture globale du cycle, du métabolisme et du terrain.
Certaines techniques de la médecine reproductive permettent-elles de “rajeunir” les ovocytes ?
Quand la question de la qualité ovocytaire apparaît, beaucoup de femmes finissent par tomber sur ces techniques.
Stimulation double, rajeunissement ovarien, injections de PRP…
Sur le papier, ces approches peuvent sembler très encourageantes.
Certaines cliniques de fertilité proposent par exemple le Dual Stim, une double stimulation ovarienne réalisée dans un même cycle. L’objectif n’est pas réellement d’améliorer la qualité des ovocytes, mais plutôt d’augmenter le nombre d’ovocytes recueillis afin d’obtenir davantage d’embryons.
Autrement dit, on joue surtout sur la probabilité statistique.
D’autres techniques, comme l’injection de PRP (plasma riche en plaquettes) dans l’ovaire, cherchent à améliorer l’environnement ovarien ou à relancer l’activité folliculaire. Cette approche s’inscrit dans ce qu’on appelle la médecine régénérative.
Les premiers résultats observés dans certaines équipes sont intéressants, mais il faut rester lucide :
les données scientifiques restent encore limitées et ces techniques sont aujourd’hui considérées comme expérimentales.
Elles ne remplacent pas l’analyse du terrain biologique qui influence réellement la maturation ovocytaire.
Dans la majorité des situations, les paramètres qui comptent le plus restent finalement plus fondamentaux : l’équilibre hormonal, l’inflammation, le stress oxydatif, le métabolisme ou encore la qualité du cycle.
C’est souvent là que se situent les leviers les plus concrets.
Que signifie vraiment la qualité ovocytaire ?
En médecine de la reproduction, la qualité ovocytaire correspond à la capacité d’un ovocyte à être fécondé et à se développer en embryon viable.
Concrètement, cela signifie que l’ovocyte doit être suffisamment mature, porter un matériel génétique stable et disposer de l’énergie nécessaire pour soutenir les premières divisions de l’embryon. En effet, ce n’est pas seulement le fait d’ovuler qui compte.
Ce qui importe, c’est la capacité de cette cellule à enclencher correctement les premières étapes d’une grossesse.
Trois éléments jouent un rôle central dans ce processus.
La maturité de l’ovocyte
Avant l’ovulation, un follicule se développe pendant plusieurs semaines dans l’ovaire.
Durant cette période, l’ovocyte doit atteindre un stade de maturité suffisant pour pouvoir être fécondé.
Si cette maturation est incomplète, la rencontre avec le spermatozoïde peut ne pas aboutir… ou l’embryon peut cesser d’évoluer très tôt.
C’est aussi ce qui explique que certaines femmes puissent ovuler régulièrement tout en ayant l’impression que la grossesse tarde à venir. Dans ces situations, la question de la réserve ovarienne revient souvent. J’en parle ici : tomber enceinte avec une réserve ovarienne basse.
C’est une situation que l’on observe parfois lors de certaines FIV ou après des cycles qui semblent pourtant “normaux”.
La stabilité du matériel génétique
Un ovocyte de bonne qualité doit aussi transmettre un patrimoine génétique stable.
Chaque ovocyte contient la moitié de l’information génétique nécessaire à un futur embryon.
Si des anomalies apparaissent au moment de la division cellulaire, le développement peut s’arrêter très tôt, parfois même avant l’implantation.
C’est l’une des raisons pour lesquelles l’âge influence la fertilité. On observe notamment que les équilibres hormonaux et la qualité ovocytaire peuvent évoluer progressivement après 35 ans.
Si ce sujet vous concerne, j’en parle plus en détail dans cet article sur la fertilité après 35 ans.
Pour simplifier, un ovocyte doit être suffisamment mature, transmettre un matériel génétique stable et disposer d’un environnement cellulaire capable de soutenir les premières divisions de l’embryon.
Les 4 piliers qui influencent réellement la qualité des ovocytes
Quand on parle de qualité ovocytaire, on imagine souvent quelque chose de flou. Comme si tout se jouait uniquement avec l’âge… ou avec un peu de chance.
En réalité, la biologie est un peu plus structurée que ça. Avec le temps, j’ai fini par remarquer que quatre grands équilibres reviennent presque toujours quand on analyse ce qui se passe dans les ovaires.
Ce n’est pas une formule magique.
Mais c’est une grille de lecture qui aide vraiment à comprendre pourquoi certaines situations évoluent… et d’autres stagnent.
1. L’énergie cellulaire
Un ovocyte est une cellule très particulière. C’est même la cellule la plus riche en mitochondries du corps humain. Les mitochondries sont de petites structures chargées de produire l’énergie de la cellule. Et cette énergie est indispensable au moment de la fécondation.
Les mitochondries sont aussi particulièrement sensibles au stress oxydatif. Avec le temps, les dommages oxydatifs peuvent altérer leur fonctionnement et réduire la production d’énergie cellulaire, un mécanisme largement décrit dans la littérature scientifique sur le vieillissement cellulaire.
Car juste après la rencontre avec le spermatozoïde, l’embryon doit commencer à se diviser.
Une cellule devient deux, puis quatre, puis huit…Sans énergie suffisante, ce processus peut s’interrompre très tôt.
C’est souvent invisible dans les examens classiques, mais en pratique, ce facteur joue un rôle important.
2. L’équilibre hormonal
Le développement d’un follicule n’est pas un phénomène isolé. Il dépend d’un dialogue permanent entre le cerveau et les ovaires. La FSH, la LH, les œstrogènes et la progestérone orchestrent cette maturation. Quand ce dialogue hormonal est fluide, un follicule peut évoluer progressivement jusqu’à l’ovulation.
À l’inverse, certains déséquilibres peuvent perturber la qualité de la maturation folliculaire, même lorsque les cycles semblent réguliers.
C’est d’ailleurs pour cette raison qu’une ovulation présente sur le papier ne garantit pas toujours une fertilité optimale.
3. L’inflammation et le stress oxydatif
Avec le temps, l’organisme est exposé à différentes sources de stress biologique.
On parle notamment de stress oxydatif, c’est-à-dire l’accumulation de radicaux libres capables d’altérer les cellules.
Dans l’ovaire, cet environnement peut influencer :
- l’ADN de l’ovocyte
- la membrane cellulaire
- le fonctionnement des mitochondries.
Ce mécanisme est aujourd’hui bien documenté en médecine de la reproduction. Et c’est souvent un élément sous-estimé lorsque l’on parle de fertilité.
4. Le terrain métabolique
Le corps ne fonctionne jamais par compartiments isolés. Le métabolisme général influence aussi le fonctionnement des ovaires.
La glycémie, le sommeil, le niveau de stress, certains micronutriments… tout cela peut moduler l’environnement dans lequel les follicules se développent.
Ce n’est pas toujours spectaculaire, mais sur plusieurs cycles, ces paramètres peuvent faire une vraie différence.
Ce que ce modèle permet de comprendre
La qualité ovocytaire ne dépend donc pas d’un seul facteur. Elle se construit à l’intersection de ces équilibres biologiques.
C’est aussi pour cela que deux femmes du même âge peuvent avoir des parcours très différents.
Et c’est souvent à ce moment-là que la réflexion devient plus intéressante :
qu’est-ce qui, dans ce système, mérite vraiment d’être exploré ?
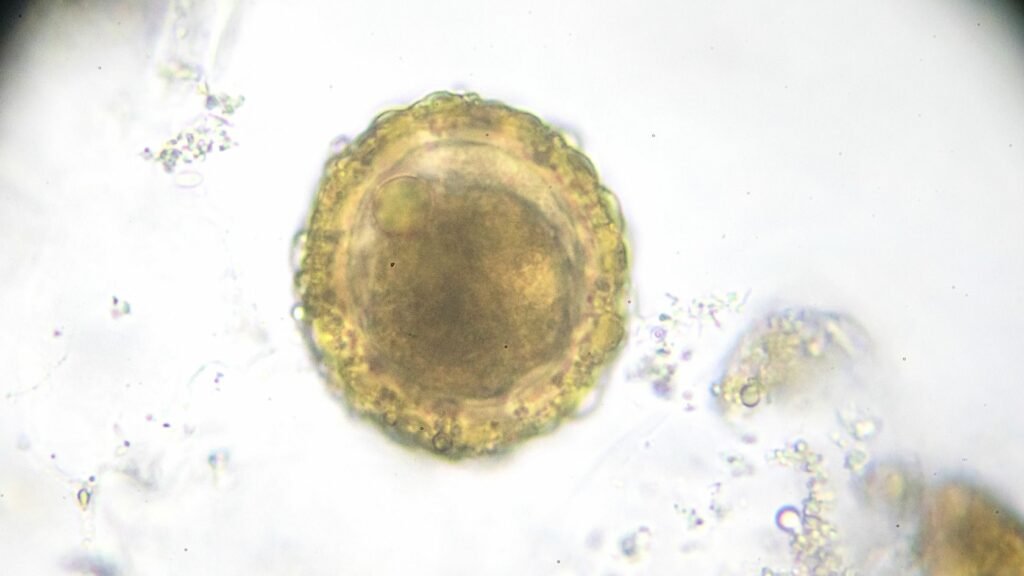
Qu’est-ce qui peut altérer la qualité des ovocytes ?
Quand une grossesse tarde à venir, cette question finit presque toujours par apparaître. Certaines femmes l’entendent après un parcours de PMA. D’autres commencent simplement à se demander si quelque chose, quelque part, influence leurs ovocytes. Et la réponse n’est pas aussi simple qu’on pourrait le croire.
En réalité, plusieurs mécanismes peuvent intervenir. L’âge joue un rôle, c’est vrai. Mais dans la pratique, ce que j’observe le plus souvent, c’est plutôt une combinaison de facteurs.
Le temps, l’environnement et le stress cellulaire
Avec les années, les ovocytes deviennent plus sensibles au stress oxydatif, c’est-à-dire à l’accumulation de molécules instables capables d’endommager certaines structures cellulaires. Cela peut toucher l’ADN, les membranes ou encore les mitochondries qui fournissent l’énergie nécessaire au développement embryonnaire.
Mais l’âge n’est pas le seul élément en jeu.
L’environnement quotidien peut également intervenir : pollution, perturbateurs endocriniens, pesticides ou solvants. Pris isolément, ces facteurs n’expliquent pas toujours une infertilité. En revanche, sur plusieurs années, ils peuvent modifier le micro-environnement dans lequel l’ovocyte se développe.
Le fonctionnement global du corps
La fertilité n’est jamais un phénomène isolé dans l’ovaire.
Le sommeil, le stress chronique, l’équilibre métabolique ou certaines inflammations silencieuses peuvent influencer les signaux hormonaux et l’énergie disponible pour la maturation folliculaire. Des travaux en médecine de la reproduction montrent d’ailleurs que la détresse physiologique et l’élévation du cortisol peuvent influencer les résultats des traitements de fertilité.C’est d’ailleurs pour cette raison que deux femmes ayant des cycles réguliers peuvent avoir des expériences très différentes face à la conception.
Dans certains cas, cela s’inscrit dans un contexte d’infertilité inexpliquée. Dans d’autres, la question se pose plutôt lorsque la réserve ovarienne commence à diminuer ou que l’âge avance, notamment après 35 ans.
Comprendre ces mécanismes permet déjà de regarder la fertilité autrement… et surtout de voir sur quels leviers il est parfois possible d’agir.
Combien de temps faut-il pour améliorer la qualité ovocytaire ?
La réponse est souvent plus longue que ce que l’on imagine.
Un ovocyte ne se forme pas au moment de l’ovulation. En réalité, sa maturation commence plusieurs semaines avant, au moment où un follicule sort de sa phase de dormance pour entrer dans le processus de développement.
En moyenne, ce chemin dure un peu moins de trois mois.
Autrement dit, le cycle que vous observez aujourd’hui a commencé à se préparer bien avant. C’est pour cela que certaines modifications? qu’elles concernent l’alimentation, le sommeil, l’inflammation ou l’équilibre hormonal? mettent un peu de temps à produire un effet visible. Et c’est aussi la raison pour laquelle beaucoup de femmes ont l’impression de “tout faire correctement” sans comprendre ce qui bloque vraiment.
En consultation, je remarque souvent la même chose. Les cycles sont là, les examens ne montrent rien d’alarmant… mais personne n’a pris le temps de regarder le terrain dans son ensemble.
C’est précisément pour cela que j’ai créé un bilan de fertilité personnalisé.
Il permet d’analyser plusieurs paramètres qui influencent la fertilité : fonctionnement du cycle, signaux hormonaux, hygiène de vie, symptômes souvent négligés.
Vous ovulez. Vos cycles semblent réguliers. Et pourtant… rien ne se passe.
Et si le problème ne venait pas de l’ovulation en elle-même, mais de la qualité de l’ovocyte libéré ?
Ce bilan personnalisé vous aide à :
- Identifier les freins silencieux à une ovulation féconde (stress oxydatif, carences, inflammation…)
- Comprendre pourquoi certains cycles échouent malgré des signes d’ovulation normaux
- Engager les bons leviers pour améliorer la maturation de vos ovocytes
Une lecture croisée, fine et orientée fertilité réelle, pour éviter l’attente vide et reprendre la main sur votre projet de grossesse.
Parce qu’avant de chercher à améliorer la qualité ovocytaire, la vraie question est souvent celle-ci :
où se situe réellement le blocage ?
Dans certains cas, il peut s’agir d’un déséquilibre hormonal discret. Dans d’autres, d’une inflammation chronique, d’un stress physiologique trop élevé, ou simplement d’un cycle qui ne se déroule pas exactement comme on le pense.
Comprendre ce point change souvent la suite du parcours.
Existe-t-il un examen pour connaître la qualité de ses ovocytes ?
C’est une question que beaucoup de femmes posent après quelques mois d’essais… ou après un parcours de PMA.
Beaucoup de femmes cherchent s’il existe un test pour connaître la qualité de leurs ovocytes. La réponse est un peu déroutante :
Aujourd’hui, il n’existe pas de test médical capable de mesurer directement la qualité des ovocytes avant la fécondation.
Les examens de fertilité évaluent surtout la quantité d’ovocytes encore présents dans les ovaires, ce qu’on appelle la réserve ovarienne. On s’appuie notamment sur :
• le dosage de l’AMH
• le comptage des follicules à l’échographie
• certains dosages hormonaux du cycle
Ces analyses donnent des repères utiles, mais elles ne permettent pas de prédire avec certitude comment un ovocyte se comportera au moment de la fécondation.
Dans la réalité, la qualité ovocytaire apparaît souvent indirectement. On la soupçonne par exemple lorsque des embryons évoluent peu en FIV, quand les fécondations n’aboutissent pas ou face à des fausses couches très précoces.
Avant d’en arriver là, le cycle donne déjà plusieurs indices. La manière dont se déroule l’ovulation, la solidité de la phase lutéale ou certains signaux hormonaux permettent parfois d’entrevoir si l’environnement ovarien est favorable.
Ce ne sont pas des diagnostics absolus. Mais mis bout à bout, ces éléments racontent souvent quelque chose de très clair sur le fonctionnement du cycle.
Compléments et qualité ovocytaire : ce que disent réellement les études
C’est l’une des recherches les plus fréquentes sur Internet. Après quelques mois d’essais, beaucoup de femmes se demandent s’il existe un complément pour améliorer la qualité des ovocytes.
La réponse demande un peu de recul.
Certaines pistes sont étudiées
Plusieurs nutriments ont été étudiés dans le contexte de la fertilité :
- la coenzyme Q10, liée à l’énergie cellulaire
- les oméga-3, associés aux mécanismes inflammatoires
- certaines vitamines du groupe B
- la vitamine D.
Ces éléments peuvent soutenir certains mécanismes biologiques impliqués dans la maturation des ovocytes.
La coenzyme Q10 est probablement l’un des compléments les plus étudiés dans ce domaine.
Une étude randomisée publiée dans Reproductive Biology and Endocrinology a observé une amélioration de la réponse ovarienne et du nombre d’embryons de bonne qualité chez certaines femmes ayant une réserve ovarienne diminuée en FIV.
En revanche, l’impact sur les naissances reste encore incertain, ce qui rappelle qu’un complément ne remplace jamais l’analyse globale du terrain.
Mais aucun complément n’agit seul
Dans la réalité clinique, un complément fonctionne rarement isolément. Les résultats dépendent du terrain global : équilibre hormonal, inflammation, métabolisme, sommeil ou stress. C’est d’ailleurs une erreur fréquente que je vois : accumuler plusieurs compléments “pour optimiser”. Dans certains cas cela n’apporte rien… et cela complique même la lecture de la situation.
Améliorer la qualité ovocytaire, quand c’est possible, passe généralement par une approche plus globale.
Et si le sujet ne venait pas seulement des ovocytes ? Le rôle du futur père
Quand une grossesse tarde, beaucoup de femmes commencent par chercher comment améliorer la qualité ovocytaire.
C’est logique : tout le discours autour de la fertilité tourne souvent autour du cycle, des hormones, de l’ovulation.
Mais biologiquement, la réalité est simple :
un embryon vient à 50 % de l’ovocyte et à 50 % du spermatozoïde.
Autrement dit, même lorsque l’on travaille sur le cycle ou l’environnement hormonal, le versant masculin fait partie de l’équation.
Pourquoi la fertilité masculine compte autant
Dans la pratique, c’est un point que je vois souvent passer un peu trop vite.
Or plusieurs paramètres du spermogramme peuvent influencer la suite :
• la fragmentation de l’ADN des spermatozoïdes, qui peut perturber le développement embryonnaire
• leur mobilité, nécessaire pour atteindre l’ovocyte
• le stress oxydatif, qui fragilise les cellules reproductrices.
Dans ces situations, continuer uniquement à chercher comment améliorer sa qualité ovocytaire peut donner l’impression de tourner en rond.
Parce que la fertilité ne se joue jamais dans un seul corps.
Quand regarder aussi du côté du partenaire
De plus en plus de couples arrivent aujourd’hui avec cette réflexion :
« On veut comprendre ensemble ce qui peut améliorer nos chances. »
Et c’est souvent là que les choses deviennent plus claires. Quand on évalue à la fois la qualité ovocytaire, l’équilibre du cycle et la fertilité du futur père, on obtient une vision beaucoup plus réaliste du projet parental.
Si ce sujet vous concerne dans votre projet parental, j’ai consacré un article complet sur la fertilité masculine et comment améliorer un spermogramme.

Quand comprendre ne suffit plus toujours
À ce stade, certaines lectrices réalisent qu’elles se reconnaissent dans plusieurs situations décrites ici.
Quand les essais durent ou que les réponses restent floues, il devient parfois utile de prendre un peu de recul sur l’ensemble du tableau.
Si vous souhaitez que l’on regarde votre situation de manière plus précise, vous pouvez réserver un premier échange ici.
L’objectif est simple : comprendre où vous en êtes, voir si un accompagnement comme Fertilinat est pertinent pour vous.
Peut-on tomber enceinte même avec des ovocytes de qualité moyenne ?
C’est souvent la question qui arrive après quelques mois d’essais ou après un premier parcours médical. On lit beaucoup de choses sur la qualité ovocytaire… et l’inquiétude finit par s’installer.
La réalité est plus nuancée que ce que l’on imagine.
Oui, une grossesse reste possible
La fertilité humaine n’est pas un mécanisme parfaitement prévisible. On peut observer des cycles imparfaits, une ovulation un peu fragile… et malgré tout une grossesse. Cela arrive parce qu’un ovocyte n’a pas besoin d’être “parfait” pour permettre une fécondation. Dans certains contextes, l’équilibre global du corps compense.
C’est aussi pour cela que deux femmes avec des bilans proches peuvent avoir des parcours très différents.
Mais certains contextes rendent la conception plus difficile
Dans la pratique, on voit surtout que plusieurs paramètres peuvent se cumuler :
- l’âge et l’histoire hormonale
- l’inflammation
- l’environnement métabolique
- la qualité du sperme.
Quand plusieurs de ces facteurs sont légèrement fragilisés, la fécondation ou le développement embryonnaire peuvent devenir plus incertains. C’est souvent dans ces situations que l’on parle d’infertilité inexpliquée, alors que plusieurs éléments sont en réalité impliqués.
Tout est normal… alors pourquoi je ne tombe pas enceinte ?
C’est une question que j’entends souvent en consultation.
Pas au tout début du parcours. Plutôt après plusieurs mois, parfois plusieurs années d’essais. Les examens sont rassurants, les cycles semblent réguliers, l’ovulation est ressentie… et pourtant, rien ne se passe.
Dans ces moments-là, certaines femmes finissent par entendre cette phrase, souvent en parcours de PMA :
“La qualité des ovocytes n’est peut-être pas optimale.”
Dit comme ça, c’est extrêmement frustrant. Parce que cette notion reste floue. Et surtout parce qu’elle n’apparaît pas clairement dans les analyses classiques.
Quand tout semble normal… mais que certains signaux interpellent
Dans la réalité du cabinet, les situations sont rarement caricaturales.
Ce sont plutôt des tableaux où tout semble cohérent… en surface.
Une ovulation ressentie chaque mois, mais pas toujours objectivée clairement.
Une glaire cervicale présente, mais peu abondante ou tardive, ce qui peut traduire une stimulation hormonale imparfaite.
Des cycles réguliers, mais avec une phase lutéale courte ou instable.
Ou encore des FIV où les embryons cessent d’évoluer malgré une stimulation correcte.
Pris isolément, aucun de ces éléments ne suffit à conclure.
Mais mis ensemble, ils dessinent parfois un terrain moins favorable à la maturation de l’ovocyte.
Quand on prend un peu de recul sur les analyses, certains paramètres donnent déjà des pistes :
| Paramètre observé | Ce que cela peut indiquer | Ce que cela change concrètement |
|---|---|---|
| FSH élevée | Recrutement folliculaire plus difficile | Travailler l’environnement ovarien en amont |
| AMH basse | Nombre de follicules limité | Miser davantage sur la qualité ovocytaire |
| Progestérone faible | Phase lutéale fragile / corps jaune peu actif | Soutenir l’ovulation et la phase post-ovulatoire |
| Spermogramme altéré | Mobilité, morphologie ou fragmentation de l’ADN | Adapter la stratégie à la fertilité du couple |
Pris séparément, ces éléments ne suffisent pas toujours à expliquer une infertilité. Mais mis bout à bout, ils orientent souvent la réflexion.
Ovuler ne signifie pas forcément produire un ovocyte optimal
C’est une confusion très fréquente.
L’ovulation indique qu’un follicule a libéré une cellule. Mais pour qu’une grossesse démarre réellement, cette cellule doit aussi :
• être suffisamment mature
• porter un matériel génétique stable
• disposer de l’énergie nécessaire aux premières divisions embryonnaires.
Autrement dit, tout se joue bien avant l’ovulation.
Et c’est souvent ce décalage qui explique que certaines femmes aient des cycles réguliers… tout en ayant l’impression que la grossesse tarde à venir.
Si cette situation vous parle, j’explore plus en détail ces deux aspects ici :
Comprendre ce qui bloque est souvent la première étape.
Mais réorganiser le terrain demande un cadre.
C’est précisément ce que nous faisons dans l’accompagnement Fertilinat : analyser le fonctionnement réel du cycle, identifier ce qui freine la maturation ovocytaire et mettre en place une stratégie personnalisée.
Si vous souhaitez comprendre ce qui se joue dans votre situation, vous pouvez découvrir ici comment fonctionne l’accompagnement :
→ Découvrir Fertilinat

Les questions que vous vous posez souvent sur la qualité des ovocytes
Quand on commence à s’intéresser à la qualité ovocytaire, les mêmes interrogations reviennent presque toujours.
Voici les réponses aux questions que je reçois le plus souvent en consultation.
Comment savoir si la qualité de mes ovocytes est bonne ?
Il n’existe malheureusement pas d’examen capable de mesurer directement la qualité ovocytaire avant une fécondation.
Les bilans de fertilité donnent surtout des indications sur la quantité d’ovocytes (AMH, comptage folliculaire).
En pratique, la qualité se devine plutôt à travers plusieurs éléments : déroulement de l’ovulation, équilibre hormonal, implantation embryonnaire ou antécédents de fausses couches.
C’est souvent l’ensemble du cycle qui donne des indices.
Peut-on tomber enceinte avec des ovocytes de mauvaise qualité ?
Oui, c’est possible.
La fertilité n’est jamais déterminée par un seul paramètre. Certaines femmes conçoivent malgré une qualité ovocytaire fragile, surtout lorsque d’autres facteurs sont favorables : sperme, endomètre, équilibre hormonal global.
Mais les chances peuvent être plus faibles et le parcours parfois plus long.
Quelles sont les causes d’une mauvaise qualité ovocytaire ?
Plusieurs facteurs peuvent influencer la qualité des ovocytes :
• l’âge
• le stress oxydatif
• l’inflammation
• certains déséquilibres hormonaux
• l’environnement (tabac, perturbateurs endocriniens).
Dans la réalité, il s’agit rarement d’une seule cause mais d’un ensemble de paramètres qui s’additionnent.
Les compléments alimentaires peuvent-ils améliorer la qualité ovocytaire ?
Certains nutriments sont étudiés pour leur rôle dans la fertilité : antioxydants, coenzyme Q10, vitamines du groupe B, oméga-3…
Mais leur efficacité dépend fortement du contexte. Pris sans indication claire, ils peuvent être inutiles ou mal adaptés.
C’est pour cela que l’on évite les protocoles “tout faits”.
La CoQ10 améliore-t-elle réellement la qualité des ovocytes ?
La coenzyme Q10 est l’un des compléments les plus étudiés dans ce domaine.
Elle participe à la production d’énergie dans les mitochondries, un élément important pour la maturation ovocytaire. Certaines études suggèrent un intérêt chez certaines femmes, notamment en cas de réserve ovarienne diminuée.
Mais ce n’est pas une solution universelle.
La qualité des ovocytes diminue-t-elle forcément après 40 ans ?
L’âge influence effectivement la fertilité, principalement en raison de l’augmentation des anomalies chromosomiques.
Pour autant, la situation reste très variable d’une femme à l’autre. Certaines conçoivent naturellement après 40 ans, tandis que d’autres rencontrent des difficultés plus tôt.
L’état général du terrain joue souvent un rôle important.
Sophie Rodriguez
Naturopathe certifiée, spécialisée en fertilité & troubles hormonaux à Lyon et en visioconférence.
Certifiée et référencée par la Fédération française de naturopathie (FENA).
Depuis 7 ans, j’accompagne des femmes en conception naturelle et en parcours PMA avec une approche centrée sur la physiologie, la nutrition clinique et l’hygiène de vie, en complément du suivi médical.
→+600 femmes accompagnées
Cet article est informatif et ne remplace pas une consultation médicale.
Sources scientifiques citées dans cet article
- Kayem G., Batteux F. (2008). Immunologie de la grossesse. La Presse Médicale, 37(11), 1612-1619.
- Santa-Cruz D.C., Agudo D. (2020). Impact of underlying stress in infertility. Current Opinion in Obstetrics and Gynecology.
- Kala M., Nivsarkar M. (2015). Role of cortisol and superoxide dismutase in psychological stress-induced anovulation. General and Comparative Endocrinology.
- Shigenaga M.K., Hagen T.M., Ames B.N. (1994). Oxidative damage and mitochondrial decay in aging. Proceedings of the National Academy of Sciences.
- Xu Y. et al. (2018). Pretreatment with coenzyme Q10 improves ovarian response and embryo quality in low-prognosis women. Reproductive Biology and Endocrinology.
 26 FÉV 2026 |
26 FÉV 2026 | 
